In den Krankenhäusern in ganz Österreich herrscht derzeit Hochspannung. Die Mediziner rechnen seit mehr als einer Woche damit, dass sie verstärkt Patienten mit der Covid-19-Erkrankung behandeln werden. In der Stadt Wien gibt es einen genauen Plan, in den alle Spitäler mit teils unterschiedlichen Zuständigkeiten eingebunden sind. Das Krankenhaus Nord ist derzeit nicht vorrangig für die Behandlung von Patienten mit Covid-19 zuständig, ist jedoch weiterhin Anlaufstelle für alle anderen Notfälle, die in der Stadt auftreten. Dass darunter auch Covid-Patienten sein werden, damit rechnet man und ist gut gerüstet. Arschang Valipour ist Pulmologe und Intensivmediziner am Krankenhaus Nord und auf Lungenerkrankungen spezialisiert.
STANDARD: Haben Sie schon Patienten mit Covid-19 behandelt?
Valipour: Ja, wir hatten letzte Woche einen Patienten mit einer schweren Lungenentzündung, der über die Notfallambulanz zu uns gekommen ist. Im Zuge der Untersuchungen hat sich dann herausgestellt, dass er Sars-CoV-2-positiv ist. Als wir die Diagnose hatten, wurde er in eine Covid-19-Intensivstation einer anderen Wiener Krankenanstalt überstellt. Das sieht der Stufenplan der Stadt Wien einstweilen noch vor. In Zukunft ist jedoch damit zu rechnen, dass Patienten mit Covid-19 auch im Krankenhaus Nord zu behandeln sein werden.
STANDARD: Könnten Sie für medizinische Laien kurz erklären, was genau bei einer Lungenentzündung passiert?
Valipour: Bei einer Lungenentzündung greifen Keime das Lungengewebe an. Genauer gesagt breiten sie sich in den Bronchien und vor allem an der Innenoberfläche der Lunge aus, das kann man sich wie eine Art Tapete vorstellen. Die Folge ist, dass die Lungenbläschen keinen Sauerstoff mehr aufnehmen können.
STANDARD: Was ist der Unterschied zwischen einer leichten und einer schweren Lungenentzündung?
Valipour: Es kommt darauf an, wie stark die Lunge von dieser Infektion beeinträchtigt ist. Bei einer leichten Infektion nehmen maximal 20 bis 30 Prozent des Lungengewebes keinen Sauerstoff mehr auf, von schwer sprechen wir, wenn mindestens ein Drittel beider Lungen entzündet ist. Dann ist die Sauerstoffversorgung der anderen Organe gefährdet.
STANDARD: Was dann?
Valipour: Es gibt schwere und sehr schwere Lungenentzündungen. Wenn Patienten kurzatmig sind, dann sollten sie eigentlich immer ins Krankenhaus, unabhängig von der Corona-Epidemie. Wir machen dann ein Röntgen oder ein CT und stellen fest, wie stark die Lunge beeinträchtigt ist. Wir starten danach mit einer Sauerstofftherapie. Wir geben also zusätzlich Sauerstoff, erst einmal mit einer Art Nasenbrille. Und dann messen wir, wie sich das auf die Sauerstoffsättigung auswirkt. Das sehen wir anhand einer Elektrodenmessung am Fingerpuls oder im Blut.
STANDARD: Und wenn die Sauerstoffsättigung nicht zufriedenstellend ist, was dann?
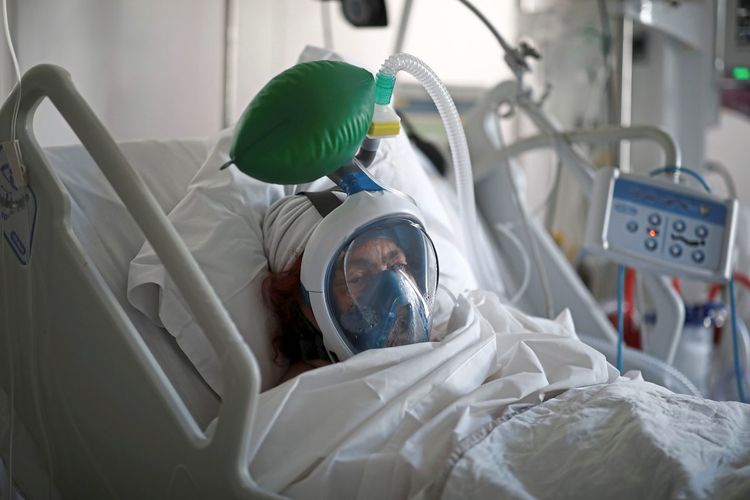
Valipour: Dann entscheiden wir uns für die nächste Therapiestufe, eine Beatmungsunterstützung. Patienten, die diese Atemunterstützung mit positivem Druck (CPAP) brauchen, sind von ihrer Gesamtkonstitution her eher schwach. Die meisten hatten schon tagelang Fieber, sie sind stark erschöpft, so sehr, dass auch die Muskeln, die bei der Atmung eine Rolle spielen, nicht mehr so gut funktionieren. Durch die Atemunterstützung wird die Eigenatmung entlastet, und man bringt mit einem sanften Druck vermehrt Sauerstoff in die Lungen.
STANDARD: Sind das die Beatmungsgeräte, von denen immer die Rede ist, die "Ventilators", von denen Donald Trump spricht?
Valipour: Genau, das sind angelegte Silikonmasken, manchmal auch durchsichtige Helme aus Plastik, die den Sauerstoff in die Lungen der Patienten bringen. Es sind alles Maßnahmen, die einem Lungenversagen entgegenzusteuern versuchen. Die Patienten sind dabei in der Regel wach und ansprechbar.
STANDARD: Und haben Sie genug solcher Beatmungsmasken in Wien?
Valipour: Wir sind in der glücklichen Lage, davon im KAV eine gute Geräte- und Materialausstattung zu haben. Es gibt außerdem eine Vielzahl von Herstellern von Beatmungsmasken und Beatmungsgeräten am Markt. Von selbstgebastelten Modellen halte ich nichts, auch nicht von Masken aus den 3D-Druckern. Sie sind nicht zertifiziert und damit nicht sicher, um bei Schwerkranken zum Einsatz zu kommen.
STANDARD: Zurück zu den Kranken. Es kann sein, dass sich der Zustand von Patienten trotzdem verschlechtert. Was dann?
Valipour: Wenn 70 bis 80 Prozent der Lunge oder mehr betroffen sind, dann besteht die dringliche Gefahr, dass Patienten ein Lungenversagen erleiden. Acute Respiratory Distress Syndrome (ARDS) ist der Fachterminus. Ist das der Fall, müssen Patienten künstlich beatmet werden. Das heißt: Sie werden in Narkose versetzt, man intubiert sie, das heißt: Man bringt über einen Schlauch in der Luftröhre noch mehr Sauerstoff mit noch mehr Druck in die Lunge.
STANDARD: Ist das die letzte Möglichkeit?
Valipour: Neben vielfältigen Möglichkeiten, die Beatmungsbehandlung an die Bedürfnisse betroffener Patienten anzupassen, gibt es noch ein aufwendigeres Verfahren namens ECMO, die extrakorporale Membranoxygenierung. Sie wird eingesetzt, wenn die Lungen bereits versagt haben. Damit wird die Lunge umgangen, und der Sauerstoff wird quasi direkt ins Blut gebracht. Dieses Verfahren gibt es allerdings nur in ganz wenigen Spitälern und wird nur in Extremsituationen eingesetzt.
STANDARD: Verläuft eine Lungenentzündung bei Covid-19-Patienten anders?
Valipour: Manche Patienten scheinen sehr überdurchschnittlich schnell ein Lungenversagen zu entwickeln.
STANDARD: Warum nur manche?
Valipour: Ich sehe drei Ursachen. Zum einen die ursprüngliche Kapazität der Lunge selbst. Wenn Teile der Lunge entzündet sind, gewährleisten andere Teile die Sauerstoffaufnahme ja weiterhin. Doch wenn die anderen Teile aufgrund einer vorbestehenden Lungenerkrankung bereits beeinträchtigt sind, etwa dadurch, dass die Patienten Raucher sind, dann wirkt sich das zusätzlich negativ aus. Sie haben einfach weniger Reserven. Zweitens: Eine virale Infektion schwächt auch andere Organe. Sollte es neben der Lunge auch andere Schwachstellen im Organismus geben, beispielsweise eine Herz-Kreislauf-Erkrankung oder einen Diabetes, dann ist das eine zusätzliche Belastung. Bei Covid-Patienten mit Vorerkrankungen findet also eine Art Schneeballeffekt statt. Drittens ist die körpereigene Immunabwehr gegen eine Viruserkrankung sehr unterschiedlich. Das ist leider nicht immer vorhersehbar.
STANDARD: Gehören deshalb auch Asthmatiker zur Risikogruppe?
Valipour: Asthma ist nicht gleich Asthma. Es kommt sehr individuell auf die Beeinträchtigung an. Jedenfalls sollen Asthmatiker ihre Medikation weiterhin einnehmen um die Lunge so gut wie möglich zu schützen und eben alle notwendigen Reserven mobilisieren. Das ist sicher. Doch noch viel gefährdeter sind tatsächlich ältere Menschen mit COPD. Sie gehören definitiv zur Risikogruppe. Vor allem Patienten mit fortgeschrittener COPD dürften ein höheres Risiko für einen schweren Covid-19-Verlauf haben.
STANDARD: Spielen auch Bakterien eine Rolle bei Covid-19?
Valipour: Ja. Das kennen wir auch von anderen viralen Infektionen. Nämlich den Umstand, dass die virale Infektion dazu führt, dass sich oft auch bakterielle Infektionen dazugesellen. Das führt zu einer kompletten Überforderung des Immunsystems und damit zu einer Sepsis, an der die Menschen ja auch versterben können. Bei Covid-Patienten sehen wir neben der Lungenbeteiligung leider auch oft eine solche Blutvergiftung mit extrem erhöhten Entzündungsparametern dazu.
STANDARD: Die Zahlen sagen: 20 Prozent aller Patienten haben einen schweren Verlauf. Wie viele von ihnen müssen auf eine Intensivstation?
Valipour: So, wie die Zahlen derzeit aussehen: Fünf Prozent aller Betroffenen brauchen eine Atemunterstützung und/oder eine künstliche Beatmung.
STANDARD: Und wie viele überleben?
Valipour: Die Sterblichkeitsrate nach einem kompletten Lungenversagen liegt je nach Schweregrad zwischen 30 und 50 Prozent.
STANDARD: Es kursiert auch das Gerücht, dass Menschen nach künstlicher Beatmung eine Lungenfibrose entwickeln. Stimmt das?
Valipour: Das betrifft vor allem die künstliche Beatmung. Wenn eine Lunge über einen Zeitraum von 14 Tagen oder länger einem hohen Druck und einer hohen Sauerstoffzufuhr ausgesetzt war, entwickelt ein Viertel bis ein Drittel aller Patienten, die ein Lungenversagen überlebt haben, später eine Lungenfibrose. Das ist unsere allgemeine Erfahrung mit künstlicher Beatmung, die wahrscheinlich auch für Covid-Patienten gilt. Es ist quasi eine Nebenwirkung.
STANDARD: So weit kommt es – statistisch betrachtet – nur bei den wenigsten. Bei den meisten verläuft eine Infektion ja eher glimpflich. Was wäre ein Warnsignal dafür, dass Menschen, die eine Infektion zu Hause durchmachen, ins Spital sollten?
Valipour: Die Kardinalsymptome einer Sars-CoV-Infektion sind Husten und Fieber. Kurzatmigkeit sollte allerdings ein Warnsignal sein. Da sollten Patienten die Rettung anrufen und sich ins Spital bringen lassen. (Karin Pollack, 5.4.2020)