Norbert Bischofberger ist fraglos einer der erfolgreichsten Forscher aus Österreich. Der geborene Mellauer (Jahrgang 1956) studierte an der Uni Innsbruck Chemie, promovierte an der ETH Zürich und ging dann in die USA, wo er von 1990 bis 2018 für Gilead Sciences in Kalifornien arbeitete. Bei dieser 1987 gegründeten Pharmafirma (Marktwert aktuell etwa 100 Milliarden Dollar) war Bischofberger an der Entwicklung von Medikamenten gegen Viruserkrankungen wie HIV, Influenza, Hepatitis C und Hepatitis B beteiligt.

2018 begann der Biochemiker mit über 60 noch einmal von vorne und gründete Kronos Bio, ein Unternehmen, das sich auf die Erforschung von Krebs konzentriert. Am Montag um 18 Uhr wird er im Rahmen der Semesterfrage "Wirkstoffe der Zukunft" über Therapien gegen Covid-19 sprechen. Die Veranstaltung wird auf derstandard.at live übertragen.
STANDARD: Dieser Tage ist ein Team der WHO nach China gereist, um herauszufinden, wie Sars-CoV-2 entstanden ist. US-Außenminister Mike Pompeo äußerte kürzlich wieder den Verdacht, dass es aus einem Labor in Wuhan stammen könnte. Denken Sie das auch?
Bischofberger: Ich halte es für eher unwahrscheinlich, dass Sars-CoV-2 dort in einem Labor erzeugt wurde. Ich denke viel eher, dass es in China von einem Tier auf den Menschen übergesprungen ist. So etwas ist schon oft passiert: HIV etwa sprang von Grünmeerkatzen über, einer afrikanischen Primatenart, Mers stammt von Dromedaren. Für solche Zoonosen gibt es dutzende andere Beispiele. Dass es in China passierte, ist auch kein Zufall, da man dort sehr viel enger mit Tieren zusammenlebt. Das ist auch der Grund dafür, warum die meisten Influenzastämme aus China stammen, weil dort die Träger des Influenzavirus – im Wesentlichen sind das Enten, Schweine und Menschen – so eng zusammenleben.
STANDARD: Kaum ein Jahr nach der Entdeckung von Sars-CoV-2 haben wir wirksame neue Impfungen dagegen. Hat Sie das überrascht?
Bischofberger: Ja. Vor allem hat mich erstaunt, wie schnell es gelang, die Impfungen zu testen. Pfizer konnte dafür in wenigen Monaten knapp 44.000 Probanden gewinnen und Moderna rund 33.000. Das sind wirklich beeindruckende Zahlen. Ich muss auch zugeben, dass ich hinsichtlich dieser RNA-Impfstoffe zunächst eher skeptisch war – einfach deshalb, weil bis 2020 noch keine einzige RNA-Impfung zugelassen war. Die typischen Impfungen waren bisher rekombinante Proteine oder inaktivierte Viren.
STANDARD: Warum gibt es diese neue Art von Impfungen erst jetzt?
Bischofberger: Ich habe selbst mit Ribonukleinsäure, also RNA, im Labor gearbeitet. Diese Moleküle zerfallen extrem leicht und sind sehr temperaturempfindlich, weshalb die Impfstoffe auch so stark gekühlt werden müssen. Diese enorme Empfindlichkeit von RNA war es auch, die mich an solchen Impfstoffen zweifeln ließ, denn es schien lange unmöglich, diese Substanz zu injizieren, ohne dass sie sofort zerfällt. Aber dieses Problem wurde gelöst, und es ist beeindruckend, wie gut diese Impfungen wirken. Ich denke, dass wir dadurch bis zur Jahresmitte einen großen Fortschritt bei der Bekämpfung der Pandemie gemacht haben werden.
STANDARD: Haben Sie sich schon impfen lassen?
Bischofberger: Ja, ich habe meine erste Impfung am Mittwoch erhalten und musste dafür nach Texas fliegen, weil ich Beziehungen zum Baylor College of Medicine in Houston habe.
STANDARD: Mit welchem Impfstoff?
Bischofberger: Ich hatte vorab keine Wahl zwischen den beiden mRNA-Impfstoffen, die in den USA bis jetzt als Einzige zugelassen sind. Und in Houston bei der Impfung hat man mir dann gesagt, dass ich den Moderna-Impfstoff bekomme. Mein Arm hat danach ein bisschen wehgetan, aber sonst hatte ich keinerlei Beschwerden.
STANDARD: Bei vielen hierzulande ist die Skepsis vor allem gegenüber diesen neuen mRNA-Impfungen groß. Was lässt sich dagegen unternehmen?
Bischofberger: Was ich nicht verstehe, ist, warum die Gesundheitsbehörden vieler Ländern die Informationen über die Impfstoffe nicht besser und transparenter verfügbar machen. In den USA kann man sich alle Informationen über die zugelassenen Impfstoffe von Moderna und Biontech/Pfizer auf der Homepage der FDA gut aufbereitet online anschauen. Das sollte ein Anfang sein.
STANDARD: Für wie hoch schätzen Sie das Risiko ein, dass die Impfungen wegen der Mutationen, die in den letzten Wochen auftauchten, nicht mehr wirken könnten?
Bischofberger: Ich halte das für eher gering. Zum einen ist dieses Virus genetisch stabiler als etwa Grippeviren, bei denen es dieses Problem gibt. Anders formuliert: Die Mutationsrate des Coronavirengenoms ist geringer als jene des Influenzavirengenoms. Zum anderen muss bei Sars-CoV-2 das sogenannte Spike-Protein an den ACE2-Rezeptor der Zellen binden – und deshalb kann dieses Stachelprotein auch nur begrenzt mutieren, um diese Bindungsfähigkeit zu erhalten. Man kann natürlich nicht ausschließen, dass so etwas dennoch passiert. Falls es tatsächlich dazu kommen sollte, bieten die mRNA-Impfstoffe immer noch den großen Vorteil, dass man sie schnell anpassen kann.
STANDARD: Viele Experten gehen davon aus, dass die in diesen Impfungen eingesetzte RNA-Technologie auch andere Bereiche der Medizin revolutionieren könnte. Teilen Sie diese Einschätzung?
Bischofberger: Ja, das sind unglaublich vielversprechende Ansätze, die sich für verschiedene Erkrankungen eignen. Moderna hat ja etwa auch Impfungen gegen Grippe in Vorbereitung. Generell glaube ich auch, dass Impfungen durch diese Erfolge eine Renaissance erleben werden. Bei den Krebserkrankungen gibt es ja schon die Impfung gegen Humane Papillomaviren, die Krebserkrankungen auslösen. Vermutlich wird man davon in Zukunft noch mehr davon sehen.
STANDARD: Warum gibt es im Vergleich zu den Impfungen gegen Covid-19 so wenig wirksame Medikamente?
Bischofberger: Eine Schwierigkeit bei der Behandlung von Covid-19 besteht darin, dass es am Beginn eine virale Infektion ist, bei der antivirale Medikamente gut wirken sollten. Das Problem dabei ist, dass es in dieser frühen Phase meist noch keine Symptome gibt. In den weiteren Phasen wird Covid-19 zu einer Entzündungserkrankung und verlangt ganz andere Therapien.
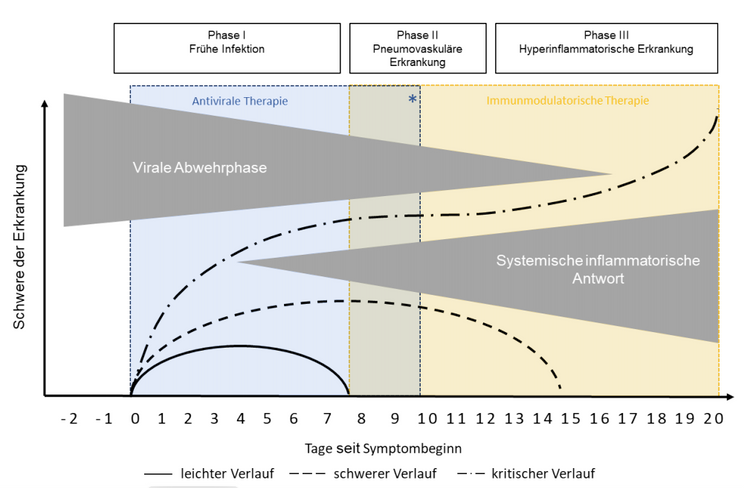
Antivirale Medikamente, die in späteren Phasen eingesetzt werden, verlieren an Wirksamkeit, während Entzündungshemmer, die in frühen Phasen eingesetzt werden, ganz schlechte Folgen haben, weil sie die gutartige Reaktion des Immunsystems unterdrücken.
STANDARD: Eines der wenigen Medikamente, die eine bedingte Zulassung gegen Covid-19 erhalten haben, ist Remdesivir, das die Vermehrung der Viren stoppen soll. Doch auch dessen Einsatz wird kontrovers diskutiert.
Bischofberger: Das hängt in erster Linie damit zusammen, was ich gerade erläuterte: Wenn Remdesivir erst im Krankenhaus zum Einsatz kommt, dann ist es meist schon zu spät. Wenn man es früher verwenden würde, wäre die Wirkung viel größer. Das ist im Übrigen ähnlich wie beim Grippemedikament Tamiflu: Auch da ist die Wirkung am größten, wenn man es innerhalb der ersten 48 Stunden nach dem Auftreten der ersten Symptome einzunehmen beginnt.
STANDARD: Die Weltgesundheitsorganisation hat sich zuletzt gegen den Einsatz von Remdesivir ausgesprochen. Kann es sein, dass Sie in der Frage womöglich nicht ganz vorurteilsfrei sind, weil Sie so lange für Gilead arbeiteten, jene Pharmafirma, die Remdesivir entwickelte?
Bischofberger: Nein, die Studie der WHO, die zu dem negativen Urteil kam, war wirklich katastrophal schlecht und hat meine Meinung über die WHO nicht gerade verbessert. Der Nutzen von Remdesivir wurde in einer großen Studie der National Institutes of Health eindeutig bestätigt. Ich bin in dieser Frage wirklich neutral, weil ich Gilead vor drei Jahren verlassen habe und auch keinerlei Vorteile daraus ziehe.
STANDARD: Warum haben Sie diesen Schritt gewagt und mit über 60 noch einmal ganz neu angefangen?
Bischofberger: Ich dachte mir vor drei Jahren bei Gilead, dass wir mit antiviralen Medikamenten mehr oder weniger durch wären, die wir gegen HIV, gegen Hepatitis B und C sowie gegen die Grippe entwickelt hatten. Die wichtigsten viralen Erkrankungen schienen besiegt. Ich dachte, dass ich meinen Beitrag dazu geleistet habe und noch einmal etwas ganz anderes tun wollte. Also wechselte ich in die Krebsforschung und gründete mit Kronos Bio auch eine neue Firma.
STANDARD: Warum haben Sie sich das angetan?
Bischofberger: Ich war vor zwei Jahren das letzte Mal in Österreich und da fragte mich jemand: "Wie lange hast Du noch?" Für mich ist das eine befremdliche Vorstellung, bis zu einem bestimmten Zeitpunkt zu arbeiten, um dann in Pension gehen zu können. Was soll ich in der Pension tun? Zu Hause herumsitzen und fernsehen? Mir macht es Spaß, mit Menschen zusammenzuarbeiten und Wissenschaft zu betreiben. Ich bin glücklich mit dem, was ich jetzt mache, nämlich mit einem Team innovative Therapien gegen Krebs zu entwickeln. Ich denke, wir haben dafür sehr interessante Ansätze. Und die Investoren sehen das auch so, weshalb wir auch schon 470 Millionen Dollar einwerben konnten. (Klaus Taschwer, 18.1.2021)