Nicht nur die Zahl der Corona-Fälle ist im Frühjahr in Indien explodiert: Bei einer weiteren Krankheit, die im Land jährlich sonst nur ein paar Dutzend Personen betrifft, wurden tausende neue Fälle gemeldet. Die Rede ist von der Pilzerkrankung Mukormykose, im englischsprachigen Raum besser bekannt als Black Fungus. In etwa drei Vierteln der Fälle sind Nasenraum und Gehirn betroffen; befallene Teile des Gesichts – oft Nase, Augen, Kiefergewebe – müssen entfernt werden.
Noch immer treten in mehreren indischen Bundesstaaten täglich neue Fälle auf. Auch in anderen Ländern kommt die Erkrankung häufiger vor, aktuell werden offenbar im Iran die Medikamente zur Behandlung knapp. Etwa 85 Prozent der indischen Betroffenen waren zuvor mit Sars-CoV-2 infiziert. Die entsprechenden Pilzsporen finden sich im Erdboden und in faulendem Pflanzenmaterial, wir atmen täglich große Mengen ein. Gesunde Menschen müssen dabei nicht um ihre Gesundheit fürchten. Anders sieht die Lage vor allem bei Personen mit geschwächtem Immunsystem aus.
Aggressive Krankheit
Laut einem Bericht der Weltgesundheitsorganisation (WHO) können Viren wie Sars-CoV-2, die die Atemwege betreffen, bei einem gleichzeitigen Pilzbefall noch größere Probleme verursachen. "Patienten, die von der Intensivstation kommen und deren Immunsystem durch Krankheit und Medikamente heruntergefahren ist, sind ein potenzielles Ziel", sagt Clara Baldin von der Med-Uni Innsbruck.

Die italienische Molekularbiologin erforschte bis 2017 am Harbor UCLA Medical Center in Los Angeles Pilzarten wie Rhizopus, der der Hauptverursacher von Mukormykosen ist. Diese Pilzinfektionen sind aggressiv, die Sterblichkeitsrate wird mit 50 Prozent und höher angegeben – je nachdem, wer betroffen ist und wie die Behandlungsmöglichkeiten vor Ort aussehen. In Indien war die Rate mit rund 4.200 Todesfällen bei 45.000 Black-Fungus-Infizierten laut den letzten landesweiten Angaben im Juli aber wesentlich niedriger.
Doch auch die Überlebenden sind oft von der Erkrankung gezeichnet. Das liegt am Verlauf: Am häufigsten bleiben die Sporen schon in Nase und Nebenhöhlen stecken. Dort produzieren sie ein Protein, CotH, das die Mukormykose so gefährlich macht: "Die Proteine erkennen spezifisch Zielzellen im Menschen. So kann sich der Pilz schnell festsetzen, in die Blutgefäße wuchern, sich ausbreiten und viel schlimmere Infektionen verursachen", sagt Baldin. Durch das Verstopfen der Gefäße wird das Gewebe nicht ausreichend mit Blut versorgt. Es stirbt ab und verfärbt sich schwarz, das heißt, es kommt zur Nekrose.
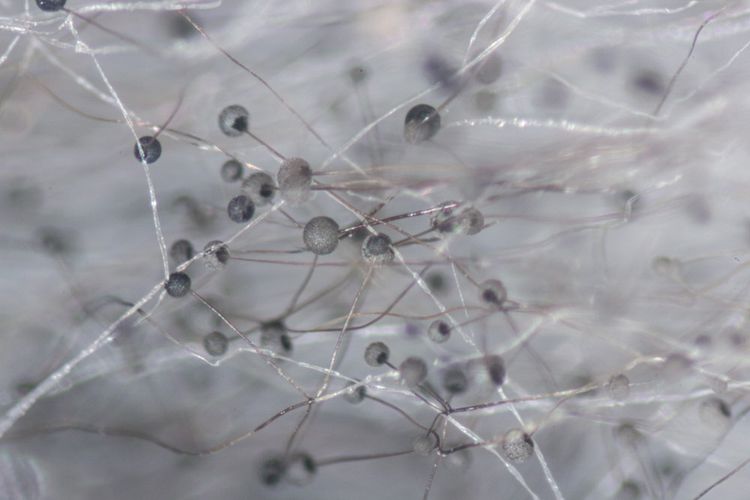
Die Schwarzfärbung gab dem Krankheitsbild den umgangssprachlichen Namen Black Fungus. Weil das abgestorbene Gewebe entfernt werden muss, verlieren Patienten nicht selten Teile des Gesichts – wenn die Infektion nicht früh erkannt wird.
Gerade die Früherkennung von Pilzerkrankungen ist oft aber alles andere als einfach und kann nicht überall gleich gut durchgeführt werden. Ärztliches Personal geht davon aus, dass Pilzinfektionen sogar als Todesursache in vielen Fällen übersehen werden, wie Post-mortem-Untersuchungen signalisieren.
Wenige Fälle in Österreich
Hierzulande wird die Diagnose über mikroskopische Untersuchungen oder das – exaktere, aber langwierigere – Anzüchten in einer Kultur gestellt, sagt Birgit Willinger von der klinischen Mikrobiologie an der Med-Uni Wien und am Allgemeinen Krankenhaus (AKH). Daneben gibt es auch molekularbiologische Methoden wie PCR-Tests – Baldin selbst arbeitete in den USA an solch einem Diagnoseverfahren. Diese kommen aber oft nur an jenen Forschungsinstitutionen zum Einsatz, an denen sie entwickelt werden, sagt Willinger: "Es gibt nur ganz wenige kommerziell erhältliche Testkits."
Diese werden etwa durch die Internationale Gesellschaft für menschliche und tierische Pilzinfektionen (Isham) evaluiert und haben noch großes Verbesserungspotenzial. Medienberichten zufolge entwickelten nun auch indische Forschende Testkits, die besonders günstig sind und die Lage im eigenen Land verbessern sollen.
In Österreich kommt die gefährliche Pilzerkrankung selten vor: Laut Willinger sind es am AKH Wien in der vergangenen Dekade jährlich maximal zwei bis drei Fälle gewesen – in der Regel bei Patienten nach Organ- und Knochenmarktransplantationen. "In Zusammenhang mit Covid ist auch ein Bewusstsein vorhanden, dass Pilzinfektionen vorkommen können", sagt Willinger. Ihr sei aber kein Fall mit Mukormykose bekannt.
Risikofaktor Diabetes
Ein wichtiger Unterschied zu stärker betroffenen Ländern ist die bessere Gesundheitsversorgung – gerade auch, was Diabetikerinnen und Diabetiker betrifft, von denen es in Indien etwa 77 Millionen gibt: "Bei Diabetes funktioniert auch das Immunsystem nicht optimal, vor allem, wenn er nicht richtig eingestellt ist", sagt Willinger.
Dies dürfte bei vielen Erkrankten die Pilzinfektion unterstützt haben. Denn die Hauptzielgruppe, die von Rhizopus und Co angegriffen wird, vereint meist drei Faktoren, sagt Baldin: "Die Personen haben erhöhte Eisen- und Blutzuckerwerte sowie in vielen Fällen einen niedrigen pH-Wert." Dies stellte man auch in Indien fest. Dort kam erschwerend hinzu, dass Covid-19-Erkrankte stark mit Kortikosteroiden behandelt wurden, die das Immunsystem zurückfahren. Das führte wahrscheinlich zur Black-Fungus-Krise.
Problem der Fungizide
Um der Pilzerkrankung künftig besser Einhalt gebieten zu können, würde die Impfung von Risikogruppen helfen. Baldins ehemaliger Arbeitsgruppe gelang es, vielversprechende Antikörper gegen einen Giftstoff des Rhizopus-Pilzes herzustellen, den die Forscherin und ihr Team erst kürzlich entdeckten. Dieses Toxin ist sehr widerstandsfähig: Es bleibt nach dem Absterben des Pilzes aktiv und kann sowohl Blutgefäße als auch die Proteinproduktion in den Zellen angreifen. Die entwickelten Antikörper könnten die Grundlage für Impfungen liefern. Dank eingeworbener Fördergelder ist eine klinische Studie in greifbare Nähe gerückt. Bis der Prozess durchlaufen ist, wird es allerdings noch dauern.
In den Forschungslaboren muss die Arbeit an neuen Möglichkeiten der Diagnose, Prävention und Therapie aber stetig weitergehen. "Das Problem bei der Behandlung ist, dass die Pilzpathogene und andere Mikroben so schlau sind und sich so schnell weiterentwickeln, dass sie Resistenzen aufbauen", sagt Baldin. Wenn eine Lösung gefunden wird, hält diese daher nicht für viele Jahre an. "Das liegt auch daran, dass man viele Fungizide (Antipilzmittel, Anm.) in Umwelt und Landwirtschaft verwendet und Antibiotika von ärztlichem Personal in großem Umfang eingesetzt werden. Das verschlimmert die Lage definitiv", sagt die Wissenschafterin. Und obwohl Forschende immer besser verstehen, welche Prozesse in den Mikroorganismen ablaufen, sind viele davon noch unbekannt und müssen besser erforscht werden. (Julia Sica, 13.9.2021)